Analgesia e sedação em pacientes graves na sala vermelha da emergência são modalidades terapêuticas importantes que muitas vezes são tratadas como reflexões tardias, em vez de partes integrantes do cuidado geral do paciente.
Entrevistas de pacientes após a alta da UTI mostraram que a dor e a ansiedade estão entre as lembranças mais angustiantes. O controle da dor em pacientes críticos sempre deve ser lembrado e reforçado.
Fisiologicamente, a modulação da dor com o uso de analgésicos como opioides é importante. Pois a literatura sugere que a dor pode influenciar a função imunológica e a coagulação, e pode aumentar o fluxo simpático resultando em aumento da frequência cardíaca e demanda de oxigênio miocárdico. A sedação é indicada para o tratamento da ansiedade e agitação por motivos semelhantes.
Dor e analgesia
A dor não apenas causa sofrimento humano, mas também leva à ruptura do relacionamento ou do trabalho e tem um tremendo impacto econômico na sociedade. A dor é uma consequência universal da lesão.
Apesar dos tremendos avanços científicos e tecnológicos, a dor ainda permanece inadequada ou inadequadamente tratada. A palavra dor é derivada do latim poena, que significa punição. A dor é definida pela IASP (International Association for Study of Pain) como: “uma experiência sensorial e emocional desagradável associada a um dano tecidual real ou potencial, ou dano”.
Nomeclaturas
- Alodinia implica dor por um estímulo, que normalmente não provoca dor.
- Dor incidente é gerada por fatores mecânicos característicos do movimento e da posição.
- Hiperalgesia é uma resposta aumentada a um estímulo que normalmente é doloroso, devido ao processamento anormal da entrada do nociceptor.
- Parestesia é qualquer sensação anormal, espontânea ou evocada.
- Dor neuropática é aquela iniciada ou causada por uma lesão primária ou disfunção no sistema nervoso.
Dor aguda
A dor aguda é definida como uma resposta fisiológica a estímulos químicos, térmicos ou mecânicos adversos, associados a cirurgias, traumas e doenças agudas. As fibras aferentes C não mielinizadas ou A delta finamente mielinizadas transmitem sensação de dor.
Os mediadores da dor incluem bradicinina, fosfolipase C e óxido nítrico, levando à via final comum de aumento dos níveis intracelulares de cálcio e proteína quinase.
Dor crônica
A dor crônica é definida como a dor que persiste por mais tempo do que o esperado para a cicatrização de uma lesão e temporalmente, a dor com duração superior a 3 meses é considerada crônica. A síndrome da dor regional complexa (SDRC) é dividida em 2 distúrbios:
- Tipo 1, que ocorre após uma lesão de tecidos moles (semelhante à distrofia simpático-reflexa)
- Tipo 2, que ocorre após lesão nervosa bem definida (semelhante à causalgia).
Analgesia significa ausência de dor em resposta à estimulação, que normalmente seria dolorosa. Pode ser produzido perifericamente ou centralmente.
Escalas de pontuação da dor
A avaliação da gravidade da dor é uma parte muito importante do tratamento da dor. É de especial importância em pacientes críticos, pois a dor não apenas causa efeitos fisiológicos deletérios, mas também o paciente pode não ser capaz de expressar a dor adequadamente.
Existem várias escalas ou pontuações de dor disponíveis para ajudar o cuidador. A avaliação pode ser difícil na população pediátrica, onde são necessárias mais representações pictóricas e experiência para eliciar os níveis de dor.
Principais escalas de avaliação da dor
- Escala de avaliação da dor Wong-Baker FACES: Os rostos são desenhados em uma linha reta para descrever pictoricamente a gravidade da dor, desde sem dor até a pior ferida. Isso é recomendado para crianças com 3 anos ou mais.
Eles devem ser solicitados a escolher o rosto de desenho animado que melhor descreve como ele/ela está se sentindo.
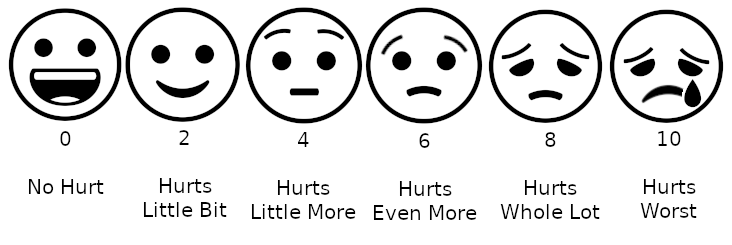
- Escala numérica de classificação da dor: É uma escala de dor simples e linear de 0 a 10, onde 0 significa sem dor, 5 para dor moderada e 10 para a pior dor possível.
- VAS (Visual Analogue Scale): É a escala mais utilizada na prática da dor. Ele usa uma linha de 10 cm de comprimento com uma extremidade marcada como sem dor e a extremidade oposta marcada como a pior dor.
- Questionário de dor de McGill: Frequentemente conhecido como índice de dor de McGill, é um questionário elaborado, de autorrelato, que permite ao paciente descrever a intensidade e a qualidade da dor.

- Escala CRIES: Significa Choro, Necessidade de oxigênio, Aumento dos sinais vitais, Expressão do rosto e Sono. Cada parâmetro é pontuado de 0 a 2, com base nas alterações da linha de base. É muito útil para a dor pós-operatória em recém-nascidos.

Escalas de pontuação de dor em pacientes ventilados mecanicamente
A ventilação mecânica não pode comunicar eficazmente os sintomas de dor. A seguir estão as ferramentas disponíveis para avaliar a dor de forma objetiva:
- NRS (Numeric Rating Scale) – Utiliza uma escala de 0 a 10, ancorada pelos descritores ‘sem dor’ e ‘dor tão ruim quanto poderia ser’, onde até pacientes delirantes se comunicam apontando.

- BPS (Behavior Pain Scale): Pode ser testado em adultos, especialmente para dor de procedimentos. São considerados 3 aspectos: expressão facial, movimentação dos membros superiores e adesão à ventilação. Cada um é pontuado de 1 a 4, de acordo com a resposta do paciente.

- Critical-Care Pain Observation Tool: O CPOT foi desenvolvido em francês e traduzido para vários idiomas. Inclui 4 categorias comportamentais: expressão facial, movimentos corporais, tensão muscular e adesão ao ventilador para pacientes ventilados. Os itens em cada categoria são pontuados de 0 a 2, com uma pontuação total possível variando de 0 a 8.

- Parâmetros fisiológicos: Frequência cardíaca, pressão arterial e frequência respiratória; a alteração desses indicadores após a terapia da dor pode nos orientar quanto à adequação da analgesia.
- Escala de Dor Não Verbal: É um escore relativamente preciso para pacientes ventilados. Ele usa 5 parâmetros: Expressão facial, Atividade/Movimento, Guarda, Sinais fisiológicos 1 (vitais: PA sistólica, frequência cardíaca, frequência respiratória) e sinais fisiológicos 2 (temperatura, pupilas, transpiração, palidez). Cada parâmetro é graduado de 0 a 2 categorias, de acordo com a resposta do paciente.

Importância do alívio da dor
O alívio da dor é um dos grandes objetivos da medicina. A prevenção ainda é a chave para evitar as consequências da dor crônica. A dor aguda causa hiperatividade autonômica na forma de hipertensão, taquicardia, sudorese e vasoconstrição, que são deletérias para os doentes críticos.
O manejo adequado da dor geralmente reduz a necessidade de sedação. Sedação e analgesia multimodal (sistêmica e regional) devem ser utilizadas para pacientes de UTI com monitoramento e pontuação adequados para melhores resultados.
A analgesia em pacientes graves é difícil, pois o paciente pode não ser capazes de comunicar a dor de forma eficaz. Por isso, deve ser avaliada subjetiva e objetivamente.
A dor pode ocorrer na UTI nas seguintes situações: intubação, ventilação mecânica, aspiração por sonda, neuropatias periféricas, canulação, monitorização invasiva, posicionamento, traqueostomia, amostragem, curativo e uso de contenção. Todos esses fatores precisam ser abordados em cada paciente para melhorar o resultado geral.
Métodos de analgesia
As primeiras clínicas de dor foram estabelecidas nas décadas de 1940 e 1960 e 1960, nascendo a abordagem multidisciplinar para o manejo da dor. Na Índia, o sagrado Rig-Veda (escrito em 4000 a.C.) descreve centenas de métodos derivados de fontes minerais, vegetais e animais, muitos ainda em uso.
O atual manejo da dor é complexo e multimodal. Pode ser dividido em: métodos farmacológicos e não farmacológicos.

Métodos não farmacológicos
Hipnose, Massoterapia, Musicoterapia, TENS (estimulação elétrica nervosa transcutânea), Auriculoterapia e Acupuntura são alguns dos métodos não farmacológicos que estão em voga. Mas sua eficácia é limitada e imprevisível.
Eles geralmente são desprovidos de efeitos colaterais e repetíveis. A ambiência da UTI, sua iluminação, níveis de ruído, cor das paredes/telas e comportamento da equipe são igualmente importantes para proporcionar uma melhor experiência ao paciente crítico.
Métodos farmacológicos
Os agentes analgésicos podem ser administrados por várias vias: técnicas enteral/oral, parenteral (intra-muscular ou intravenosa), transdérmica/trans-mucosa, neuroaxial (intratecal/epidural), intra-arterial e regional.
Os opióides são a base da analgesia na maioria das emergências. Agonistas opióides puros e parciais são úteis, dependendo da situação e do perfil do paciente.
Outros analgésicos não opióides que são comumente usados incluem: Paracetamol, AINEs (anti-inflamatórios não esteróides), Cetamina, Clonidina e Dexmeditomidina.
Principais opioides utilizados para analgesia em pacientes graves com suas respectivas dosagens
- Citrato de Fentanil: 25-50 microgramas I.V a cada 30 minutos a 1 hora; 25-50 microgramas/h
- Morfina: 2-4 mg I.V a cada 1 a 2 horas; 2-4 mg/hora de infusão. Seus metabólitos podem se acumular em infusão prolongada e na doença renal, levando a depressão respiratória tardia e falha no desmame.
- Hidromorfona: 0,2 a 0,6 mg I.V a cada 1-2 horas; 0,4 – 0,8 mg/hora de infusão.
- Metadona: 10-40 mg por via oral a cada 6-12 horas.
- Oximorfona: Dosagem intermitente de 0,2 – 0,5 mg I.V durante 2-5 minutos, a cada 4 horas.
- Tramadol: 50- 100mg I.V 8 horas em adultos. Pode causar náuseas e vômitos.
- Alfentanil: 5-7,5 microgramas/Kg I.V durante 3-5 min; 0,1- 0,2 microgramas/Kg/min de infusão.
- Sufentanil: 0,05 micrograma/Kg/hora de infusão I.V
- Remifentanil: É único, pois não se acumula na insuficiência renal ou hepática e tem uma meia-vida curta de 3-10 minutos. Sua interrupção repentina pode levar à hiperalgesia. Dose de carga de 0,5 micrograma/Kg seguida de administração I.V. infusão de 0,5-1 micrograma/kg/hora.
- Butorfanol: É um agonista-antagonista opióide, muito mais potente que a morfina. Pode ser administrado por via intramuscular (2mg I.M), intravenosa ou intranasal. É contraindicado em pacientes com insuficiência coronariana ou disfunção ventricular. Sua principal vantagem é o efeito teto na depressão respiratória.
Patient-controlled analgesia (PCA)
As bombas PCA revolucionaram o campo do tratamento da dor. É um dispositivo eletrônico programável que pode ser adaptado às necessidades do paciente. Inicialmente, as bombas controladas por enfermeiros estavam em voga, especialmente para pacientes pediátricos.
Na PCA, o paciente decide quando quer tomar um bolus do agente analgésico. Uma infusão de base predefinida do analgésico é administrada e complementada com recargas ao pressionar um botão, em intervalos predefinidos. Dá uma maior sensação de controle ao paciente e melhora seu bem-estar geral.
Ambos parenteral (bombas de PCA intravenosa) e neuroaxial (bombas de PCA epidurais) estão disponíveis para uso. Isso é de especial importância na analgesia em pacientes graves pós-traumáticos.
Posts relacionados
- Dor e Analgesia: definição e classificação da dor;
- Analgesia paliativa: controle da dor no fim de vida;
- Aspectos farmacológicos dos opioides | Colunistas;
- Manual dos opioides: seus receptores, ações, efeitos e principais drogas | Colunistas;
- Como diferenciar um atendimento de urgência e emergência?
Perguntas frequentes
- O que devo considerar quando farei a analgesia do meu paciente grave?
Não apenas o agente correto precisa ser escolhido, mas também sua dose, via, perfil de efeitos colaterais e duração da dosagem precisam ser entendidos para todos os pacientes. - Qual modelo de analgesia em pacientes graves preferível?
Um regime sedativo-analgésico combinado e multimodal pode ser preferível. - Qual a principal escala utilizada para avaliar dor em pacientes em ventilação mecânica?
Critical-Care Pain Observation Tool.






